Подвернуть ногу — ситуация настолько обыденная, что большинство людей не воспринимают её всерьёз. Споткнулся на лестнице, оступился на неровной поверхности, неловко приземлился после прыжка — и вот уже голеностоп отёк, болит при ходьбе. Многие в такой ситуации обходятся без обращения к врачу: прикладывают лёд, туго бинтуют, несколько дней щадят ногу и ждут, когда само пройдёт. Нередко так и происходит — через 1–2 недели отёк спадает, боль уменьшается, и человек возвращается к привычному ритму жизни.
Но что если через три, четыре, пять недель после травмы голеностоп по-прежнему отёчен? Боль при ходьбе остаётся, сустав реагирует на нагрузку, а при попытке бегать или подниматься по лестнице становится хуже. Именно в этой ситуации многие продолжают ждать — и напрасно. Сохранение симптомов спустя несколько недель после подворачивания ноги является чётким сигналом того, что повреждение серьёзнее, чем казалось, и что стандартного лечения «растяжения» недостаточно.
Рентгеновский снимок, который обычно делают в травмпункте, показывает лишь костные структуры и исключает переломы. Но голеностопный сустав — это сложная анатомическая конструкция, в которой важнейшую роль играют связки, хрящи, сухожилия и суставная оболочка. Все эти структуры на рентгене невидимы. Именно МРТ позволяет получить полную картину повреждений — и именно она становится следующим необходимым шагом диагностики при сохраняющихся симптомах.
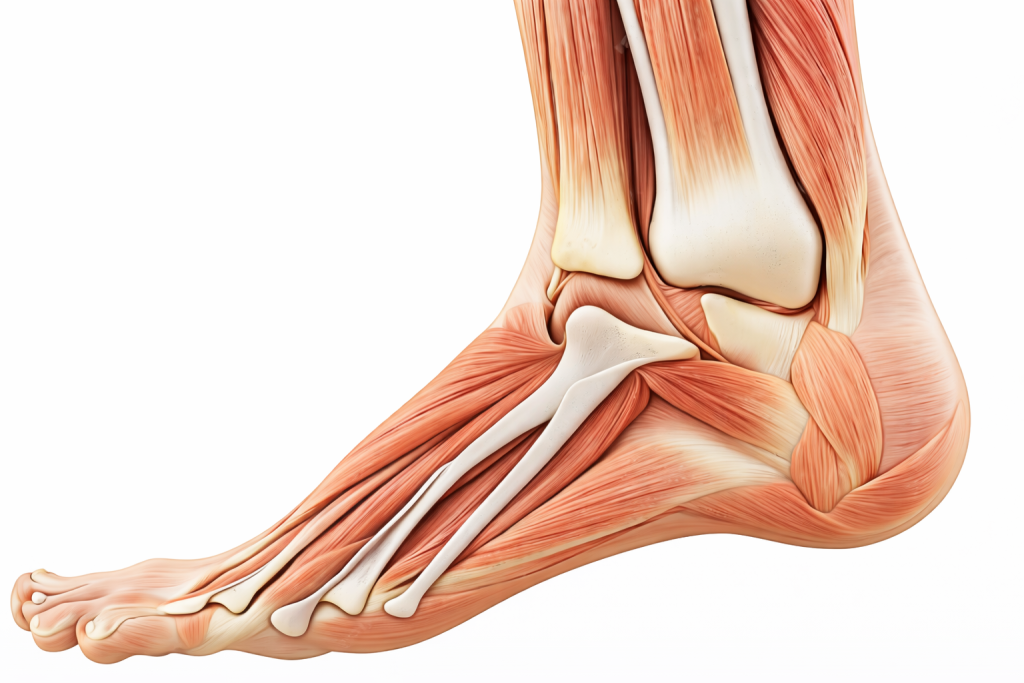
Анатомия голеностопного сустава: почему здесь так много всего может быть повреждено
Голеностопный сустав — один из наиболее нагруженных суставов человеческого тела. Он несёт на себе весь вес тела при ходьбе, беге и прыжках, при этом обеспечивая широкий диапазон движений: подошвенное и тыльное сгибание стопы, а совместно с подтаранным суставом — её наклоны в стороны. Стабильность сустава при таких нагрузках обеспечивается сложной системой связок, каждая из которых выполняет свою функцию.
Наружный связочный комплекс состоит из трёх связок: передней таранно-малоберцовой (ПТМС), пяточно-малоберцовой и задней таранно-малоберцовой. ПТМС является наиболее часто повреждаемой связкой голеностопного сустава при стандартном механизме подворачивания — супинации и внутреннем вращении стопы. Именно она разрывается первой при нарастании нагрузки на вывернутый сустав.
Дельтовидная связка расположена на внутренней стороне голеностопа и является значительно более мощной. Её изолированное повреждение встречается реже — как правило, при механизме пронации с наружным вращением стопы. Она состоит из поверхностного и глубокого слоёв, и повреждение глубокого слоя имеет особое значение для стабильности сустава.
Сухожилия малоберцовых мышц проходят позади наружной лодыжки и удерживаются в своём канале удерживателем малоберцовых мышц. При форсированном подворачивании ноги возможно не только повреждение связок, но и вывих или разрыв сухожилий малоберцовых мышц — состояние, которое нередко остаётся нераспознанным и объясняет затяжное болезненное течение.
Сухожилие задней большеберцовой мышцы проходит по внутренней поверхности голеностопа и обеспечивает поддержание свода стопы. Его повреждение или дегенеративные изменения могут проявляться болью и отёком по внутренней поверхности лодыжки, нередко в сочетании с признаками поперечного плоскостопия.
Суставной хрящ покрывает суставные поверхности таранной, большеберцовой и малоберцовой костей. При травматическом механизме возможно его повреждение — остеохондральный дефект — в сочетании с повреждением подлежащей кости. Такие повреждения на рентгене не видны, но на МРТ определяются отчётливо и требуют специфического лечения.
Синовиальная оболочка выстилает изнутри суставную капсулу и вырабатывает синовиальную жидкость. После травмы она может воспаляться и утолщаться — хронический синовит является одной из причин затяжного болевого синдрома и отёка после подворачивания ноги.
Почему голеностоп остаётся отёчным и болезненным спустя недели
Если симптомы сохраняются через три–шесть недель после травмы, это означает, что стандартный консервативный подход не устранил проблему. За этим могут стоять несколько причин, каждая из которых требует своего подхода к лечению.
Полный разрыв связок — в отличие от частичного, при котором связка остаётся функционально состоятельной, полный разрыв означает утрату её механической непрерывности. Сустав становится нестабильным, и при каждой нагрузке суставные поверхности смещаются друг относительно друга чуть больше, чем должны. Это поддерживает воспаление и боль, не позволяя связке зажить. При полном разрыве нескольких связок (особенно ПТМС и пяточно-малоберцовой) нестабильность становится клинически значимой и нередко требует хирургической коррекции.
Остеохондральное повреждение таранной кости — повреждение хряща и подлежащей кости — является одним из наиболее часто пропускаемых диагнозов при травме голеностопа. При форсированном подворачивании таранная кость может ударяться о малоберцовую или большеберцовую кость, что приводит к вдавленному перелому хряща или его отслойке вместе с фрагментом подлежащей кости. Боль при этом локализуется на внутренней или наружной поверхности таранной кости, усиливается при нагрузке и долго не проходит. Если фрагмент полностью отделяется, он может стать свободным внутрисуставным телом — «суставной мышью», — блокирующим движения и вызывающим острую боль при определённых положениях стопы.
Скрытые переломы — переломы, не видимые на стандартных рентгеновских снимках. Стрессовые переломы малоберцовой кости, переломы переднего края большеберцовой кости, переломы латерального отростка таранной кости («перелом сноубордиста»), переломы основания пятой плюсневой кости — все они могут протекать с минимальными рентгенологическими признаками или без таковых в первые дни после травмы. МРТ выявляет отёк костного мозга, который является ранним признаком перелома задолго до появления видимой линии перелома на рентгене.
Подвывих или разрыв сухожилий малоберцовых мышц нередко сопровождает тяжёлые растяжения голеностопа, но клинически маскируется симптомами повреждения связок. При этом состоянии пациент жалуется на боль и щёлкание позади наружной лодыжки, ощущение «выскальзывания» при движениях. Без лечения это состояние прогрессирует и в итоге требует хирургической стабилизации сухожилий.
Хронический синовит — воспаление синовиальной оболочки — развивается как реакция на первичную травму и поддерживается при сохранении нестабильности сустава или неустранённого внутрисуставного повреждения. Синовит проявляется стойким отёком, болью и ограничением подвижности.
Импинджмент-синдром голеностопного сустава — ущемление мягкотканных структур (рубцовой ткани, гипертрофированной синовиальной складки) или костных выступов в суставной щели при определённых движениях. Развивается как осложнение нелеченой или неправильно леченой травмы. Проявляется болью при тыльном сгибании стопы, характерной локализацией боли в передней части сустава.
Почему рентгена недостаточно и когда нужна МРТ
Рентгенография голеностопного сустава является обязательным первым шагом после травмы: она позволяет быстро исключить переломы костей, которые требуют иммобилизации. Именно для этой цели разработаны Оттавские правила — клинические критерии, позволяющие определить, у кого из пациентов с болью в голеностопе после травмы действительно необходима рентгенография. Эти правила позволяют избежать ненужного облучения у большинства пациентов с банальными растяжениями.
Однако рентген принципиально ограничен в своих возможностях: он показывает только кости. Связки, хрящ, сухожилия, синовиальная оболочка — всё это на рентгене невидимо. Именно поэтому нормальный рентген после подворачивания ноги не означает, что всё в порядке: он лишь говорит об отсутствии костного перелома, но ничего не говорит о состоянии мягкотканных структур.
МРТ показана в следующих ситуациях:
- Сохранение отёка и боли в голеностопном суставе спустя 4–6 недель консервативного лечения при нормальных данных рентгенографии
- Клинические признаки нестабильности сустава — ощущение «подкашивания», многократные повторные подворачивания ноги после первой травмы
- Подозрение на остеохондральное повреждение — боль, локализованная над суставными поверхностями таранной кости, усиливающаяся при нагрузке
- Боль и щёлкание позади наружной лодыжки, указывающие на возможное повреждение сухожилий малоберцовых мышц
- Боль по внутренней поверхности голеностопа, не соответствующая клинике повреждения дельтовидной связки
- Тяжёлая травма с механизмом, предполагающим высокую энергию воздействия — падение с высоты, спортивная травма при высокой скорости
- Профессиональные спортсмены, которым необходимо точно знать характер и степень повреждения для планирования реабилитации и возврата к нагрузкам
- Предоперационное планирование при решении вопроса о хирургической реконструкции связок
Что именно видит врач на МРТ голеностопного сустава
МРТ голеностопного сустава выполняется с помощью специальной катушки, которая обеспечивает высокое разрешение изображений в области сустава. Исследование включает несколько режимов сканирования (T1, T2, PD, STIR), каждый из которых лучше подходит для визуализации определённых структур. Рентгенолог оценивает последовательно все анатомические структуры сустава.
Оценка связочного аппарата. Нормальная связка на МРТ выглядит как тёмная (гипоинтенсивная в большинстве режимов) непрерывная полоса с чёткими ровными контурами. При частичном разрыве в толще связки или на её поверхности определяются зоны повышенного сигнала — отёк и кровоизлияние в месте микроразрывов, — при этом непрерывность связки сохранена. При полном разрыве непрерывность нарушена: концы связки расходятся, а между ними определяется жидкость или рубцовая ткань. Кроме того, оценивается толщина связки (хроническое повреждение часто сопровождается утолщением и изменением структуры — хроническим тендинозом) и характер прикрепления к костям.
Оценка состояния хряща. Суставной хрящ в норме имеет однородную структуру и определённую толщину для каждой зоны сустава. МРТ позволяет выявить локальные дефекты хряща — зоны его истончения, разволокнения или полного отсутствия, — что соответствует остеохондральному повреждению. Важно также оценить состояние подлежащей субхондральной кости: отёк костного мозга (яркий сигнал в режиме STIR) указывает на её вовлечение в патологический процесс. При наличии остеохондрального фрагмента оцениваются его размеры, локализация (медиальная или латеральная поверхность таранной кости), степень стабильности (прикреплён ли он к материнскому ложу или свободен) — все эти характеристики определяют тактику лечения.
Оценка сухожилий. Сухожилия малоберцовых мышц оцениваются в их канале позади наружной лодыжки. Признаки повреждения включают утолщение сухожилия, изменение его сигнала, наличие жидкости в сухожильном влагалище (теносиновит), разрывы (продольные расщепления сухожилия — характерный тип повреждения для малоберцовых мышц) и вывих сухожилий кпереди от наружной лодыжки. Сухожилие задней большеберцовой мышцы оценивается по внутренней поверхности лодыжки.
Оценка костных структур. МРТ значительно чувствительнее рентгена в выявлении скрытых переломов. Отёк костного мозга — зона повышенного сигнала в режиме STIR или T2 с подавлением жира — является ранним признаком травматического повреждения кости. Характерная локализация и форма этой зоны позволяет рентгенологу предположить конкретный вид перелома: компрессионный перелом хрящевой поверхности, авульсионный перелом в месте прикрепления связки, стрессовый перелом малоберцовой кости.
Оценка синовиальной оболочки и суставной жидкости. Нормальное количество жидкости в голеностопном суставе невелико. При воспалении её количество увеличивается — выпот хорошо виден на МРТ как яркий сигнал в полости сустава. Утолщение и накопление контраста в синовиальной оболочке при МРТ с контрастным усилением указывает на активный синовит. Рубцовые тяжи и гипертрофированные складки синовиальной оболочки, вызывающие импинджмент, также определяются при МРТ.
Степени повреждения связок: как МРТ определяет тяжесть травмы
Повреждения связок голеностопного сустава традиционно классифицируются по трём степеням тяжести, и МРТ позволяет объективно установить степень повреждения, что невозможно сделать только на основании клинического осмотра.
Первая степень — растяжение без разрыва: микроразрывы отдельных волокон при сохранении общей структуры и функции связки. На МРТ может определяться отёк мягких тканей вокруг связки и незначительное изменение сигнала от самой связки, при этом её непрерывность сохранена. Клинически — умеренная боль и отёк, нестабильности нет.
Вторая степень — частичный разрыв: нарушение части волокон при сохранении механической непрерывности связки. На МРТ — выраженное изменение сигнала в толще связки, утолщение, нечёткость контуров, перифокальный отёк тканей. Непрерывность связки определяется, но она структурно изменена. Клинически — выраженная боль, значительный отёк, умеренная нестабильность при нагрузочных тестах.
Третья степень — полный разрыв: полное нарушение непрерывности связки. На МРТ — разрыв связки с расхождением концов, заполнение дефекта жидкостью или рубцовой тканью, выраженный перифокальный отёк. Клинически — выраженная нестабильность, значительный отёк и гематома, нередко невозможность нагрузки на ногу.
Знание степени повреждения принципиально важно для выбора тактики лечения. При первой и второй степени консервативное лечение с функциональной реабилитацией, как правило, даёт хорошие результаты. При третьей степени, особенно при повреждении нескольких связок или при сохраняющейся нестабильности после консервативного лечения, может потребоваться хирургическая реконструкция.
МРТ против других методов диагностики при травме голеностопа
В арсенале врача есть несколько инструментальных методов для оценки голеностопного сустава после травмы, и каждый из них занимает своё место в диагностическом алгоритме.
Рентгенография является первым шагом и главным методом исключения переломов. Она проста, быстра, доступна и достаточно информативна для оценки костных структур. Однако её возможности ограничены оценкой мягкотканных структур — они на рентгене не видны.
УЗИ голеностопного сустава — доступный и недорогой метод, позволяющий в режиме реального времени оценить состояние связок, сухожилий и наличие выпота в суставе и сухожильных влагалищах. Опытный специалист по УЗИ способен выявить полный разрыв передней таранно-малоберцовой связки, теносиновит малоберцовых мышц, выпот в суставе. Динамическое УЗИ — сканирование при движениях — позволяет оценить функциональную нестабильность и вывих сухожилий. Однако УЗИ существенно уступает МРТ в оценке внутрисуставных структур — хряща таранной кости и субхондральной кости, глубоко расположенных связок и костных структур.
КТ голеностопного сустава превосходит МРТ в детализации костных структур — она лучше показывает сложные переломы, оскольчатые повреждения, точную локализацию костного фрагмента. Однако КТ связана с лучевой нагрузкой и значительно уступает МРТ в визуализации мягкотканных структур — связок, хряща, сухожилий, синовиальной оболочки. Нередко КТ и МРТ дополняют друг друга: МРТ выявляет характер и объём мягкотканного повреждения, а КТ уточняет костные детали при планировании хирургического вмешательства.
МРТ занимает ведущее место в диагностике стойкого болевого синдрома после травмы голеностопа, поскольку позволяет одновременно оценить все структуры сустава без лучевой нагрузки. Её преимущества особенно очевидны в следующих ситуациях:
- Подозрение на остеохондральное повреждение — МРТ не только выявляет дефект хряща, но и оценивает жизнеспособность фрагмента и состояние подлежащей кости, что определяет выбор метода лечения
- Оценка степени повреждения нескольких связок одновременно — для планирования объёма хирургического вмешательства
- Выявление скрытых переломов — МРТ обнаруживает отёк костного мозга на ранней стадии, когда рентген ещё нормален
- Диагностика хронической нестабильности голеностопа с оценкой состояния рубцово изменённых связок
- Выявление импинджмент-синдрома — ущемляющейся рубцовой ткани или костных выступов в суставной щели
Что происходит, если затянуть с обследованием и лечением
Склонность «подождать ещё немного» при сохраняющихся симптомах после подворачивания ноги — очень человеческая реакция. Многие надеются, что пройдёт само. Иногда проходит. Но нередко промедление с диагностикой превращает острую проблему в хроническую, а потенциально простое лечение — в сложное и длительное.
Нераспознанный полный разрыв связок без правильного лечения приводит к формированию хронической нестабильности голеностопного сустава. Связка заживает, но не в правильном положении — она удлиняется, теряет нормальную прочность и перестаёт обеспечивать стабилизацию сустава. Человек начинает подворачивать ногу снова и снова, каждый раз травмируя сустав заново. Формируется «порочный круг» хронической нестабильности: повторные травмы — дополнительные повреждения хряща и синовиальной оболочки — нарастающий болевой синдром — ограничение активности. Хроническая нестабильность голеностопного сустава требует значительно более сложного хирургического лечения, чем первичная реконструкция связок.
Нераспознанное остеохондральное повреждение без лечения прогрессирует. Хрящ не имеет собственного кровоснабжения и не способен к самостоятельному восстановлению. Нелеченый дефект хряща постепенно увеличивается, обнажая подлежащую кость и вызывая развитие посттравматического артроза голеностопного сустава. Артроз голеностопного сустава — инвалидизирующее состояние, существенно ограничивающее подвижность и качество жизни. Ранее выявленный и пролеченный остеохондральный дефект малого размера имеет несравнимо лучший прогноз, чем запущенный обширный дефект.
Нераспознанный перелом, не иммобилизованный должным образом, может срастись неправильно или вовсе не срастись (несращение). Это приводит к хроническому болевому синдрому, нарушению биомеханики сустава и необходимости более сложного хирургического вмешательства, чем то, которое могло бы потребоваться при своевременной диагностике.
Нераспознанный вывих сухожилий малоберцовых мышц при нагрузках продолжает травмировать удерживатель сухожилий и сами сухожилия. Со временем развиваются их дегенеративные изменения и разрывы, требующие хирургической реконструкции.
Долгосрочные последствия промедления с диагностикой и лечением травмы голеностопа:
- Хроническая нестабильность голеностопного сустава с повторяющимися подворачиваниями ноги и нарастающим повреждением внутрисуставных структур
- Посттравматический артроз голеностопного сустава — необратимое дегенеративное заболевание с хроническим болевым синдромом и ограничением подвижности
- Хронический болевой синдром с формированием центральной сенситизации — состоянием, при котором боль сохраняется даже после устранения её первоначальной причины
- Несращение скрытого перелома с необходимостью хирургического лечения несращения
- Разрыв сухожилий малоберцовых мышц при нераспознанном и нелеченом их вывихе
- Ограничение спортивной и профессиональной активности, снижение качества жизни
Как МРТ меняет тактику лечения: конкретные примеры
Точный диагноз, полученный с помощью МРТ, принципиально влияет на выбор метода лечения. Рассмотрим несколько конкретных сценариев.
Если МРТ выявляет частичный разрыв передней таранно-малоберцовой связки без признаков нестабильности и без других повреждений, лечение остаётся консервативным: функциональная реабилитация в ортезе, физиотерапия, постепенное наращивание нагрузки. Пациент может рассчитывать на полное восстановление в течение 6–8 недель.
Если МРТ показывает полный разрыв нескольких связок в сочетании с остеохондральным повреждением таранной кости, консервативное лечение может оказаться недостаточным. Хирург получает чёткую картину всех повреждений и может планировать операцию, которая одновременно решит обе проблемы: реконструирует связки и восстановит хрящевую поверхность.
Если МРТ выявляет вывих малоберцовых сухожилий с разрывом удерживателя, хирургическое вмешательство является методом выбора. Консервативное лечение при этом диагнозе редко даёт хорошие результаты, и чем раньше выполнена операция, тем меньше дополнительных повреждений успевают получить сухожилия.
Если МРТ выявляет скрытый перелом — например, перелом латерального отростка таранной кости, невидимый на рентгене, — пациенту назначается иммобилизация, которая без МРТ могла бы не быть назначена, и перелом мог бы срастись неправильно.
Как проходит МРТ голеностопного сустава
МРТ голеностопного сустава выполняется с помощью специализированной катушки — небольшого устройства, надеваемого непосредственно на область голеностопа. Это позволяет получить изображения высокого разрешения, детализируя тонкие структуры сустава.
Специальной подготовки к исследованию не требуется. Перед процедурой необходимо снять металлические украшения, часы, ремень с металлической пряжкой. О наличии в теле металлических имплантов, кардиостимулятора или нейростимулятора необходимо сообщить заранее. Наличие металлического эндопротеза голеностопного или коленного сустава требует уточнения его характеристик — возможность проведения МРТ оценивается индивидуально.
Исследование занимает от 30 до 45 минут. Пациент располагается на столе томографа, нога с голеностопом помещается в катушку. Важно сохранять неподвижность голеностопного сустава на протяжении всего сканирования — даже небольшие движения снижают качество изображений. При выраженном болевом синдроме, не позволяющем удерживать ногу в неподвижном положении, врач может рекомендовать предварительное обезболивание.
В ряде случаев МРТ выполняется с контрастным усилением — для лучшей визуализации синовиальной оболочки при синовите, оценки жизнеспособности остеохондрального фрагмента или при подозрении на опухолевое поражение. Контрастный препарат вводится внутривенно; перед его введением уточняется наличие аллергических реакций и состояние функции почек.
После получения снимков рентгенолог составляет заключение, которое пациент передаёт лечащему врачу — травматологу или ортопеду. Именно врач, сопоставив данные МРТ с клинической картиной, принимает решение о тактике лечения. Самостоятельная интерпретация снимков без специальных знаний недопустима.
Заключение
Сохранение отёка и боли в голеностопном суставе через несколько недель после подворачивания ноги — это не просто «долгое заживление». Это сигнал о том, что за привычным «растяжением» скрывается более серьёзное повреждение, которое не выявляется при стандартной рентгенографии и не поддаётся консервативному лечению. МРТ голеностопного сустава позволяет получить полную картину всех структурных повреждений — связок, хряща, сухожилий, костей и синовиальной оболочки, — дать точный диагноз и определить оптимальную тактику лечения. Промедление с обследованием при стойких симптомах превращает острую проблему в хроническую: нестабильность нарастает, хрящ разрушается, повторные травмы накапливаются. Своевременно выполненная МРТ — это не избыточная мера, а необходимый шаг, позволяющий сохранить здоровье сустава и предотвратить развитие посттравматического артроза.
